Как делается пересадка кожи при ожогах?
Категория: особенности лечения
Содержание
Кожная пластика – это операция по пересадке кожи, ее предназначение заключается в том, чтобы исправить или скрыть глубокие дефекты кожи. Для трансплантации используются:
- аутотрансплантат – собственная кожа пациента;
- аллотрансплантат – ткани другого человека;
- ксенотрансплантат – ткани животных;
- эксплантат – искусственные материалы.
В большинстве случаев пересадка кожи после ожога проводится с использованием собственной кожи пациента, такая операция носит название «аутоплаcтика».
Показания к пересадке кожи
- Хирургическое лечение раны пересадкой аутокожи. Оно показано в случае ожогов III Б степени (поражаются глубоколежащие слои кожи, наблюдается омертвение), а также IV степени (поражаются кожа и подлежащие образования, в т. ч. костные ткани) любой площади.
- Аллотрансплантат используется при невозможности пересадки собственной кожи, при дефиците донорских ресурсов, в случае сильного кровотечение после некрэктомии, при ожогах III А степени для ускорения процесса закрытия ран эпителием.
- Если ожоговая рана имеет ограниченные размеры и четкие границы, то удаление мертвых тканей и операцию по пересадке кожи можно провести в первые дни после получения ожога, до развития воспалительных реакций в ране. Данный вид лечения называется отсроченной радикальной некрэктомией с первичной пластикой.
- При глубоких ожогах, распространившихся на обширной территории, пересадка проводится после полного очищения раны от некротизированных тканей и после того, как пострадавший участок покроется грануляционной тканью.
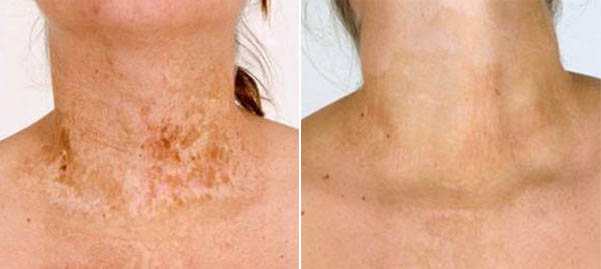
Фотографии до и после операции по пересадке:
Виды пластики кожи
Существует 2 принципиально отличающихся варианта пластики:
- свободная (используется кожный трансплантат, отсеченный из донорской зоны);
- несвободная (для пересадки используется лоскут на питающей ножке, или рана закрывается с использованием кожи с прилежащего участка с дополнительными разрезами (или без)).
Лоскут на питающей ножке – участок кожи с подкожным жиром, так отделенный от тканей и основания, что связан с ними только на ограниченном участке. Этот участок и называется питающей ножкой, именно через него осуществляет кровоснабжение лоскута.
Различают первичную пересадку и вторичную. Первичная пересадка включает закрытие свежих ран, сопровождаемых обильной потерей крови. Этот способ сочетается с другими типами пластики. Целью вторичной пересадки является коррекция патологий, возникающих вследствие иссечения гранулирующих ранений. Применяется чаще для головы, включая шею и лицо.
Гранулирующая рана – это рана, чья полость заполняется грануляционной тканью (она заживает вторичным натяжением).
Свободная кожная пластика
Существует две разновидности свободной пересадки кожи:
- васкуляризированная;
- неваскуляризированная.
Васкуляризированная
При проведении такой операции используются микрохирургические инструменты, операционный хирургический микроскоп, шовный материал и сложный лоскут для пересадки.
Лоскут является сложным, поскольку он сохраняет сосудистую сеть, во время операции по пересадке она соединяется (анастомозируется) с сосудами пораженной конечности.
Васкуляризация – формирование новых сосудов внутри ткани (как правило, капилляров).
Неваскуляризированная
Первоначально для выполнения такой пластики использовали мелкие кусочки эпидермиса, однако сейчас такая практика встречается все реже.
В настоящее время изобретение дерматома – специального медицинского инструмента – сделало возможной пересадку больших участков кожи (пластика по Тиршу).
 Различают послойные лоскуты (на всю глубину дермы), а также расщепленные (содержат поверхностные слои эпидермиса). После операции по пересадке место взятия послойного лоскута подвергается вторичной пластике, однако после взятия расщепленного лоскута в этом нет необходимости, поскольку новый эпителий, благодаря сохраненным придаткам кожи, образуется самостоятельно.
Различают послойные лоскуты (на всю глубину дермы), а также расщепленные (содержат поверхностные слои эпидермиса). После операции по пересадке место взятия послойного лоскута подвергается вторичной пластике, однако после взятия расщепленного лоскута в этом нет необходимости, поскольку новый эпителий, благодаря сохраненным придаткам кожи, образуется самостоятельно.
Классификация трансплантатов
Классификация трансплантационного материала осуществляется по его толщине:
- тонкий – до 0,3 миллиметров. Он включает эпидермальный и ростковый слои кожи и имеет мало эластичных волокон. Тонкий слой сморщивается после рубцевания;
- средней толщины – 0,3 – 0,7 миллиметров. Включает сетчатый слой кожи (это основная часть дермы), Слой такой толщины богат эластичными волокнами;
- толстый – 0,8 – 1,1 миллиметров. Включает все слои кожи.
Лоскуты толщиной менее 0,2 миллиметров (слишком тонкие) практически невозможно использовать.
Места взятия трансплантата
Для последующей пересадки здоровые ткани берутся с:
- внутренней поверхности бедра;
- живота;
- боковых поверхностей грудины;
- плеча и др.
Подготовительный этап
Пострадавший, как и в случае любой другой операции, обязательно должен сдать все необходимые анализы, он проходит ряд диагностических исследований. Это обусловлено в том числе тем, что при пересадке используется общий наркоз, хотя так же может использоваться местная анестезия.
Перед хирургическим вмешательством следует полностью очистить кишечник, нельзя кушать и пить (даже воду).
Как выполняется операция по пересадке кожи?
Сначала подается наркоз. Затем, после того, как он подействовал, хирург на ту область тела пострадавшего, где находится раневая поверхность, накладывает целлофан. С помощью целлофана хирург может очертить границы (форму, размер) пораженного участка, чтобы по этой выкройке нанести линии на донорский участок; по этим линиям которым врач будет иссекать лоскут для пересадки.
По линиям на донорском участке врач скальпелем выполняет в эпидермисе разрезы и вырезает кожный лоскут требуемой формы и размера.
Полученный трансплантат покрывают дерматомным клеем и переносят на специальный барабан (а). После этого барабан прокручивается, во время чего снимают часть эпидермиса нужной толщины (б).
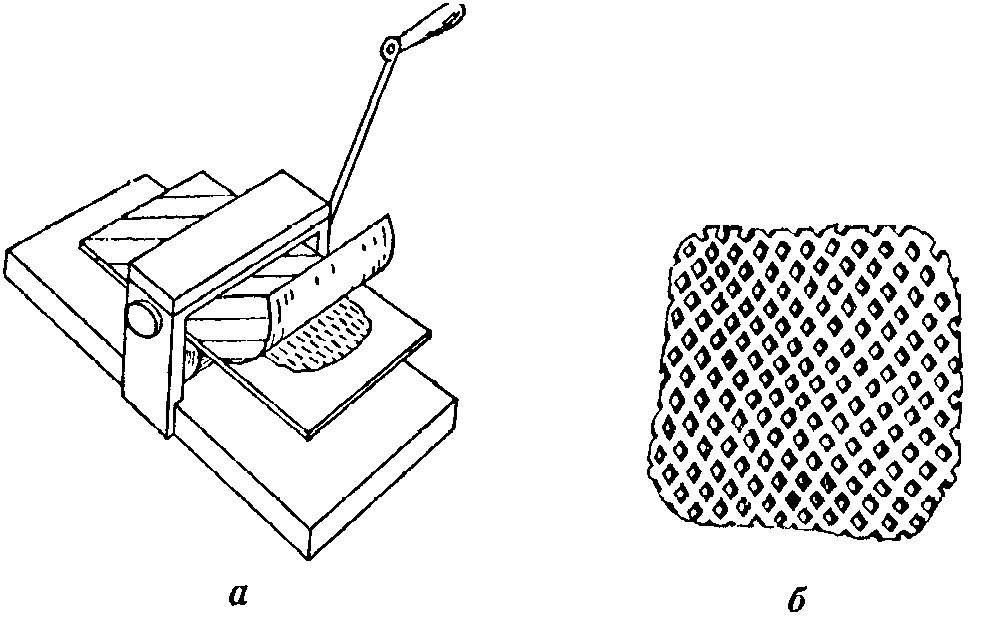 Итоговый лоскут помещают на марлевую салфетку и кладут на пораженное место. Затем края раны и аутотрансплантата сшиваются с использованием капроновых нитей.
Итоговый лоскут помещают на марлевую салфетку и кладут на пораженное место. Затем края раны и аутотрансплантата сшиваются с использованием капроновых нитей.
Хирург перекладывает трансплантат в свернутом виде; это делается с целью предотвращения нарушения фибриновых волокон, риск возникновения которого существует при растягивании.
При обработке донорской поверхности останавливают кровотечение, накладывают повязку с противомикробной эмульсией, а также выполняют ушивание. Иногда донорскую поверхность фиксируют при помощи гипсовой повязки или шины.
Послеоперационный период
Восстановление после операции включает три периода:
- Период адаптации – он длится в течение первых двух суток после пересадки;
- Период регенерации – от третьих суток после операции до трех месяцев;
- Период стабилизации – после трех месяцев после пересадки.
Необходимо делать перевязки, а для ускорения заживления и уменьшения боли следует принимать прописанные врачом препараты.
Возможные осложнения
Пересадка кожи может вызвать следующие осложнения:
- инфицирование раны;
- кровотечения из-под свежих швов;
- плохое или медленное заживление;
- отсутствие роста волос на трансплантированном донорском лоскуте;
- скованность движений (если ткани были трансплантированы на конечности);
- отторжение трансплантата;
- уменьшение чувствительности.
Противопоказания
- психические расстройства;
- воспаление или инфицирование раны;
- общее неудовлетворительное состояние пациента (вирусные заболевания, истощение).

 Что делать при ожоге кожи головы?
Что делать при ожоге кожи головы? Какую диету нужно соблюдать при ожогах?
Какую диету нужно соблюдать при ожогах? Первая доврачебная помощь при ожогах
Первая доврачебная помощь при ожогах Использование препарата Банеоцин при ожогах
Использование препарата Банеоцин при ожогах